Polysomnographie : Le guide complet des études du sommeil en 2026
Tout ce que vous devez savoir sur l’étude du sommeil nocturne de référence - de ce que mesure la polysomnographie à la compréhension de vos résultats, des coûts et des options de traitement après diagnostic.
La polysomnographie (PSG) est le test diagnostique de référence pour les troubles du sommeil, offrant une surveillance complète pendant la nuit de l’activité cérébrale, des schémas respiratoires, du rythme cardiaque, des niveaux d’oxygène et des mouvements corporels. Selon la Sleep Foundation, si vous souffrez de fatigue chronique, ronflement fort, pauses respiratoires observées ou somnolence diurne excessive, une étude du sommeil peut révéler la cause sous-jacente et orienter un traitement efficace. Avec plus de 22 millions d’Américains affectés par l’apnée du sommeil selon les recherches du NIH et 80 % des cas non diagnostiqués, comprendre la polysomnographie est la première étape pour retrouver un sommeil réparateur et reposant. Pour ceux diagnostiqués avec une apnée du sommeil légère à modérée, des solutions innovantes comme l’orthèse intranasale Back2Sleep offrent une alternative efficace à la thérapie CPAP traditionnelle.
Ce guide complet couvre ce qui se passe lors d’un examen de polysomnographie, qui en a besoin, comment se préparer, ce que signifient les résultats, les coûts et la couverture d’assurance, ainsi que les dernières innovations de 2026 en technologie de surveillance du sommeil, y compris l’analyse assistée par IA et les options à domicile.
Faits rapides sur la polysomnographie : tout en un coup d'œil
| Question clé | Réponse |
|---|---|
| Que diagnostique la polysomnographie ? | Apnée du sommeil (obstructive, centrale, mixte), narcolepsie, syndrome des jambes sans repos, trouble du mouvement périodique des membres, trouble du comportement en sommeil paradoxal, insomnie, parasomnies et troubles du rythme circadien |
| Que mesure un polysomnogramme ? | Ondes cérébrales (EEG), mouvements oculaires (EOG), activité musculaire (EMG), rythme cardiaque (ECG), effort respiratoire, flux d'air, saturation en oxygène (SpO2), position du corps et sons de ronflement |
| Combien coûte une polysomnographie ? | 500 $ à 3 000 $ sans assurance ; généralement 100 $ à 500 $ avec assurance après franchise ; Medicare couvre 80 % du montant approuvé |
| La polysomnographie est-elle couverte par l'assurance ? | Oui - la plupart des régimes d'assurance couvrent la PSG lorsqu'elle est médicalement nécessaire avec une prescription médicale ; une pré-autorisation est souvent requise |
| Combien de temps dure une étude du sommeil ? | Nuit complète (environ 7 à 9 heures d’enregistrement) ; arrivée 1 à 2 heures avant pour l’installation ; départ vers 7-8 h du matin |
| Quelle est la différence entre PSG et HSAT ? | Le PSG (en laboratoire) mesure les ondes cérébrales + paramètres complets avec un technicien ; le HSAT (à domicile) mesure uniquement la respiration/l’oxygène sans EEG ni supervision |
| Combien de temps pour obtenir les résultats de la polysomnographie ? | 1 à 2 semaines pour l’analyse complète et le rapport ; rendez-vous de suivi prévu pour discuter des résultats et du traitement |
| La polysomnographie est-elle douloureuse ? | Non - totalement non invasif ; implique uniquement des capteurs externes fixés avec de la pâte/du ruban ; pas d’aiguilles ni de procédures internes |
Troubles du sommeil : les chiffres à connaître
Qu’est-ce que la polysomnographie ? Comprendre l’étude du sommeil de référence
La polysomnographie, communément appelée étude du sommeil ou test PSG, est un examen complet de nuit qui enregistre plusieurs paramètres physiologiques pendant votre sommeil. Le terme vient du grec : « poly » (plusieurs), « somnus » (sommeil) et « graphein » (enregistrer). Selon la Mayo Clinic, contrairement aux outils de dépistage simples, la polysomnographie fournit des données objectives et quantitatives qui révèlent exactement ce qui se passe à chaque stade de votre cycle de sommeil.
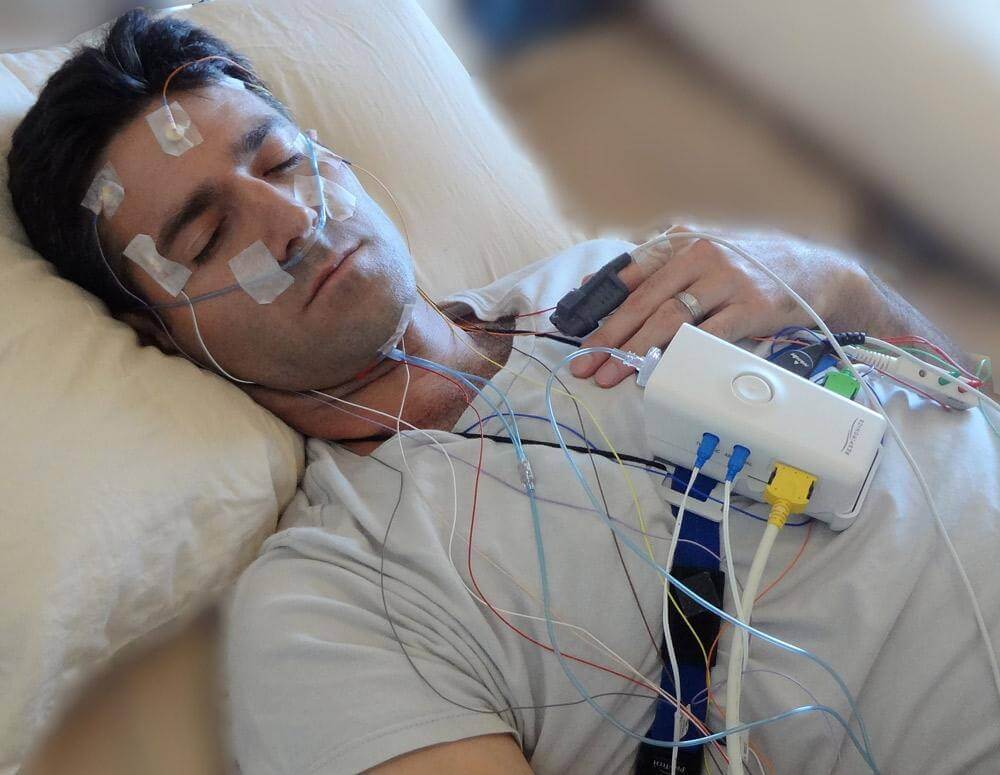
Que mesure un polysomnographe ? Liste complète des paramètres
Électroencéphalogramme (EEG) - Ondes cérébrales : Plusieurs électrodes sur le cuir chevelu enregistrent l'activité électrique cérébrale, identifiant les stades du sommeil (N1, N2, N3 sommeil profond, REM) et détectant les micro-éveils qui fragmentent le sommeil sans que vous en ayez conscience.
Électrooculogramme (EOG) - Mouvements oculaires : Des capteurs près des yeux suivent les mouvements oculaires qui distinguent le sommeil paradoxal (REM) (lorsque les yeux bougent rapidement) des stades non paradoxaux - essentiel pour diagnostiquer la narcolepsie et le trouble comportemental en sommeil paradoxal.
Électrocardiogramme (ECG/EKG) - Rythme cardiaque : Les électrodes thoraciques surveillent en continu la fréquence et le rythme cardiaque, détectant les arythmies, la bradycardie (rythme cardiaque lent) ou la tachycardie (rythme cardiaque rapide) associées aux événements respiratoires.
Surveillance respiratoire - Schémas respiratoires : La canule nasale et le thermistor mesurent le flux d'air ; les ceintures thoracique et abdominale détectent l'effort respiratoire, distinguant les apnées obstructives (voie aérienne bloquée avec effort) des apnées centrales (sans effort).
Électromyogramme (EMG) - Activité musculaire : Les capteurs sur le menton surveillent le tonus musculaire (diminué en sommeil paradoxal), tandis que ceux sur les jambes détectent les mouvements périodiques des membres et les épisodes du syndrome des jambes sans repos.
Oxymétrie de pouls - Saturation en oxygène : Capteur au bout du doigt mesure en continu le taux d'oxygène sanguin (SpO2), révélant les désaturations pendant les apnées - essentiel pour évaluer la gravité et le risque cardiovasculaire.
Capteur de position - Position du corps : Suit si vous dormez en décubitus dorsal, latéral ou ventral - de nombreux patients ont une apnée dépendante de la position qui s'aggrave sur le dos.
Enregistrement audio - Sons de Ronflement : Le microphone capte l'intensité, la fréquence et la corrélation avec les événements respiratoires pour caractériser les schémas d'obstruction des voies aériennes supérieures.
Affections diagnostiquées par polysomnographie
Troubles du sommeil identifiés par PSG :
Apnée obstructive du sommeil (AOS) : Effondrement répété des voies aériennes supérieures provoquant des arrêts respiratoires - l'indication la plus courante pour les études du sommeil
Apnée centrale du sommeil (ACS) : Le cerveau ne transmet pas correctement les signaux aux muscles respiratoires, provoquant des pauses respiratoires sans obstruction
Apnée du sommeil complexe/émergente sous traitement : Combinaison d'événements obstructifs et centraux, souvent apparue lors d'une thérapie CPAP
Narcolepsie : Intrusion anormale du sommeil paradoxal causant une somnolence diurne excessive, cataplexie, paralysie du sommeil et hallucinations hypnagogiques
Syndrome des jambes sans repos (SJSR) / PLMD : Sensations désagréables dans les jambes provoquant des envies de mouvement et des mouvements périodiques des membres pendant le sommeil
Trouble du comportement en sommeil paradoxal : Perte de la paralysie musculaire normale du sommeil paradoxal provoquant des comportements physiques liés aux rêves
Parasomnies : Somnambulisme, terreurs nocturnes, éveils confusionnels, troubles du comportement alimentaire nocturne
Troubles du rythme circadien : Syndrome de retard/avance de phase du sommeil, trouble du travail posté, trouble du décalage horaire
Insomnie : Documentation objective de la latence, de l'efficacité et de l'architecture du sommeil lorsque les rapports subjectifs nécessitent une vérification

Polysomnographie vs Test de Sommeil à Domicile : Lequel Vous Faut-il ?
Comprendre la différence entre la PSG et le test d’apnée du sommeil à domicile (HSAT) vous aide à savoir à quoi vous attendre et garantit que vous recevez le test approprié à votre situation. L’American Academy of Sleep Medicine (AASM) fournit des directives complètes sur le moment où chaque test est approprié.
| Caractéristique | Polysomnographie (PSG) | Test de Ronflement à domicile (HSAT) |
|---|---|---|
| Lieu | Laboratoire du sommeil accrédité | Votre propre domicile/lit |
| Paramètres mesurés | EEG, EOG, EMG, ECG, respiration, SpO2, position, vidéo (10+ canaux) | Respiration, SpO2, fréquence cardiaque, position (4-7 canaux) |
| Stades du sommeil | Oui - analyse complète de l’architecture du sommeil | Non - estime le temps total de sommeil |
| Supervision par un technicien | Oui - surveillance continue pendant la nuit | Non - auto-administré |
| Coût | 1 500 $ à 3 000 $ (établissement) ; 500 $ à 1 500 $ après assurance | 150 $ à 500 $ (appareil) ; 50 $ à 200 $ après assurance |
| Délai d’attente | Souvent de plusieurs semaines à plusieurs mois | De quelques jours à quelques semaines |
| Taux d’échec | Moins de 5 % | 15-20 % (déplacement du capteur, données insuffisantes) |
| Le mieux adapté pour | Cas complexes, suspicion de troubles non liés à l’apnée, comorbidités | Forte probabilité d’OSA, sans comorbidités significatives |
| Diagnostics | Tous les troubles du sommeil | Apnée obstructive du sommeil uniquement |
Quand la polysomnographie est requise (HSAT non approprié) :
- Suspicion d’apnée centrale du sommeil, narcolepsie, parasomnie ou trouble épileptique
- Maladie cardiaque significative, insuffisance cardiaque ou BPCO sévère
- Maladie neuromusculaire affectant la respiration
- Antécédents d’AVC avec suspicion de troubles respiratoires du sommeil
- Test de sommeil à domicile échoué ou non concluant
- Besoin de titration CPAP dans les cas complexes
- Patients pédiatriques (enfants de moins de 18 ans)
Innovations 2026 dans la technologie de surveillance du sommeil
La médecine du sommeil a rapidement évolué avec de nouvelles technologies rendant le diagnostic plus accessible et précis. Voici les dernières avancées qui transforment la polysomnographie :
Analyse du sommeil assistée par IA
SleepFM et modèles d'IA similaires analysent désormais les données de sommeil avec plus de 90 % de précision, détectant automatiquement les apnées, les stades de sommeil et les micro-éveils - réduisant le temps d'analyse de plusieurs heures à quelques minutes tout en améliorant la cohérence.
PSG à domicile avec patchs
Des appareils comme le Onera hPSG proposent une polysomnographie complète à domicile avec des patchs capteurs jetables - mesurant EEG, EOG, EMG et tous les paramètres traditionnels sans fils ni visites en laboratoire du sommeil.
Traqueurs de sommeil portables
Des dispositifs portables approuvés par la FDA comme le Withings Sleep Analyzer offrent une détection de l'apnée de qualité clinique grâce à des capteurs sous-matelas, fournissant une précision de dépistage pour les populations à risque.
Intégration de la télémédecine
Consultations de sommeil à distance avec des spécialistes certifiés sont devenues la norme, permettant le diagnostic et le début du traitement sans visites en personne - particulièrement utile pour les zones rurales.

Que se passe-t-il lors d'une polysomnographie ? Guide étape par étape
Comment se préparer à une étude du sommeil
Instructions pré-étude (cruciales pour des résultats précis) :
- Évitez la caféine après 14 heures le jour de l'étude - pas de café, thé, boissons énergisantes, chocolat ou sodas
- Pas d'alcool pendant 24 heures avant le test - l'alcool supprime le sommeil paradoxal et aggrave l'apnée
- Évitez les siestes en journée pour garantir une pression de sommeil suffisante au coucher
- Lavez vos cheveux mais évitez les produits - pas d'huiles, gels, laques ou après-shampoings qui pourraient gêner l'adhérence des électrodes
- Enlevez le vernis à ongles d'au moins un doigt pour assurer la précision de l'oxymètre de pouls
- Poursuivez vos médicaments habituels sauf indication contraire de votre médecin
- Apportez un pyjama deux pièces confortable (pas une combinaison) pour permettre la pose des capteurs sur la poitrine
- Emportez vos articles de toilette et votre propre oreiller si vous le souhaitez pour plus de confort
La procédure de polysomnographie : à quoi s'attendre
Arrivée en soirée
Arrivez au laboratoire du sommeil 1 à 2 heures avant votre heure habituelle de coucher (généralement entre 20h et 21h). Remplissez les documents et changez-vous en tenue de nuit.
Placement des capteurs
Le technicien applique des électrodes sur le cuir chevelu, le visage, la poitrine et les jambes à l'aide de pâte conductrice et de ruban adhésif - cela prend 30 à 45 minutes. Le processus est indolore.
Tests de calibration
Brève « biocalibration » où vous suivez des consignes (regarder à gauche, à droite, cligner des yeux, retenir votre souffle) pour vérifier que tous les capteurs fonctionnent correctement.
Enregistrement nocturne
Dormez naturellement pendant que le technicien surveille depuis la pièce adjacente. Vous pouvez demander des pauses toilettes via l'interphone. L'enregistrement dure 6 à 8 heures.
Départ matinal
Réveillé vers 6 heures du matin, capteurs retirés, adhésif nettoyé. Une douche est disponible dans la plupart des établissements. Départ entre 7 et 8 heures.
Analyse des résultats
Le spécialiste du sommeil analyse les données sur 1 à 2 semaines. Un rendez-vous de suivi est programmé pour discuter des résultats, du diagnostic et du plan de traitement.
La plupart des patients rapportent dormir un peu moins que d'habitude en raison de l'environnement inhabituel et des capteurs, mais ils obtiennent généralement un sommeil suffisant (minimum 4-6 heures) pour les besoins du diagnostic. Ne vous inquiétez pas si vous ne dormez pas parfaitement - l'étude peut toujours fournir des données précieuses.
Comprendre vos résultats de polysomnographie
Principaux indicateurs dans votre rapport d'étude du sommeil
| Métrique | Ce que cela mesure | Normal vs. anormal |
|---|---|---|
| Indice d'apnée-hypopnée (IAH) | Nombre d'apnées + hypopnées par heure de sommeil | Normal : <5 | SAOS léger : 5-14 | Modéré : 15-29 | Sévère : 30+ |
| Indice de désaturation en oxygène (ODI) | Nombre de fois où la SpO2 chute de 3-4 % par heure | Normal : <5 | Un ODI plus élevé = un risque cardiovasculaire accru |
| SpO2 minimale | Saturation en oxygène la plus basse pendant le sommeil | Normal : >90 % | <85 % préoccupant | <80 % sévère |
| Efficacité du sommeil | Pourcentage du temps au lit effectivement passé à dormir | Normal : >85 % | <80 % indique une fragmentation du sommeil |
| Latence d'endormissement | Temps pour s'endormir après extinction des lumières | Normal : 10-20 minutes | <8 min suggère une privation de sommeil |
| Latence REM | Temps jusqu'au premier cycle de sommeil paradoxal (REM) | Normal : 90-120 minutes | <15 min suggère une narcolepsie |
| Indice d'éveil | Éveils brefs par heure | Normal : <10/heure | Un taux élevé indique un sommeil fragmenté |
| Indice de mouvements périodiques des membres (PLMI) | Mouvements des jambes par heure | Normal : <15/heure | >15 avec éveils = diagnostic de PLMD |
Peut-on échouer à une étude du sommeil ?
Une préoccupation courante : « Peut-on échouer à une étude du sommeil ? » La réponse est non - il n'y a pas de réussite ou d'échec. Une étude du sommeil documente simplement ce qui se passe pendant votre sommeil. Même si vous pensez avoir mal dormi, les données fournissent généralement assez d'informations pour un diagnostic. L'étude peut être considérée comme « non concluante » si :
- Le temps total de sommeil était inférieur à 2-4 heures (données insuffisantes)
- Les capteurs sont tombés à plusieurs reprises pendant la nuit
- Une panne technique est survenue
- Les résultats sont limites et le tableau clinique reste flou
Dans ces cas, votre médecin peut recommander de répéter l'étude ou de commencer un traitement basé sur l'évaluation clinique.

Coût de la polysomnographie : avec et sans assurance
Combien coûte une étude du sommeil ?
| Type d'étude du sommeil | Sans assurance | Avec assurance (typique) |
|---|---|---|
| Polysomnographie en laboratoire (PSG) | $1,500 - $3,500 | 100 $ - 500 $ après franchise |
| Étude en deux temps (diagnostic + CPAP) | $2,000 - $4,000 | 150 $ - 600 $ après franchise |
| Étude de titration CPAP | $1,500 - $3,000 | 100 $ - 400 $ après franchise |
| Test de Ronflement à domicile (HSAT) | $150 - $500 | 0 $ - 150 $ après franchise |
| Test de latence multiple du sommeil (MSLT) | $1,000 - $2,000 | 100 $ - 300 $ après franchise |
La polysomnographie est-elle couverte par l'assurance ?
Oui, la plupart des régimes d'assurance couvrent la polysomnographie lorsqu'elle est médicalement nécessaire. Les conditions de couverture incluent généralement :
Exigences de couverture d’assurance :
- Référence/prescription médicale attestant de la nécessité médicale
- Prise en charge préalable par la compagnie d’assurance (exigée par de nombreux plans)
- Centre du sommeil accrédité respectant les normes AASM ou étatiques
- Codes de diagnostic appropriés (CIM-10) sur les formulaires de réclamation
- Medicare : Couvre 80 % du montant approuvé pour la PSG (CPT 95810) avec 20 % à la charge du patient
- Medicaid : La couverture varie selon l’état - vérifiez votre plan spécifique
Astuce : Si le coût est un souci, demandez à votre médecin un test d’apnée du sommeil à domicile en premier - c’est beaucoup moins cher et souvent suffisant pour les cas simples d’OSA. Une PSG en laboratoire peut suivre si les résultats à domicile sont inconclusifs ou si une évaluation pour d’autres troubles est nécessaire.
Après la polysomnographie : options de traitement pour l’apnée du sommeil
Si votre polysomnographie confirme une apnée du sommeil, plusieurs options de traitement sont disponibles selon la gravité et vos préférences :
Thérapie CPAP
Référence pour l’OSA modérée à sévère. La pression positive continue délivrée via un masque maintient les voies respiratoires ouvertes. Très efficace mais 40-50 % des patients abandonnent dans la première année à cause de l’inconfort.
Appareils buccaux
Dispositifs d’avancement mandibulaire repositionnant la mâchoire vers l’avant pour prévenir l’effondrement des voies respiratoires. Sur mesure par un dentiste. Idéal pour l’OSA légère à modérée ou les patients intolérants au CPAP.
Orthèse Back2Sleep
Dispositif intranasal innovant qui maintient la perméabilité des voies respiratoires de l’intérieur. Pas de masque, pas d’appareil, pas de bruit. 92 % d’efficacité pour l’OSA légère à modérée. Fonctionne dès la première nuit.
Modifications du mode de vie
Perte de poids, thérapie positionnelle, éviter l’alcool avant le coucher. Une perte de poids de 10-15 % peut réduire l’IAH de 50 % chez les patients en surpoids. Souvent combiné à d’autres traitements.
Pourquoi choisir Back2Sleep après une polysomnographie ?
Pour les patients diagnostiqués avec apnée du sommeil légère à modérée qui ont des difficultés à suivre le traitement CPAP, l’orthèse intranasale Back2Sleep offre une alternative convaincante :
- Pas de masque, tuyau ou appareil - liberté totale pendant le sommeil
- Résultats immédiats - efficace dès la première nuit sans période d’adaptation
- 92 % de satisfaction utilisateur contre 40-60 % d’adhérence au CPAP
- Pratique en voyage - sans électricité, portable partout
- Rentable - achat unique contre fournitures CPAP continues
Questions fréquemment posées sur la polysomnographie

Faites le Premier Pas Vers un Meilleur Sommeil
La polysomnographie est l'outil diagnostique de référence qui transforme des symptômes vagues comme la fatigue, le ronflement et un sommeil de mauvaise qualité en diagnostics exploitables avec des traitements ciblés. Avec 936 millions de personnes dans le monde touchées par des troubles respiratoires du sommeil et 80 % non diagnostiquées, se faire tester pourrait être la décision santé la plus importante que vous preniez.
Si votre polysomnographie confirme une apnée obstructive du sommeil légère à modérée, envisagez l'orthèse intranasale Back2Sleep comme une alternative efficace et confortable au CPAP - 92 % de satisfaction utilisateur et un soulagement immédiat dès la première nuit.
Explorez notre blog sur la santé du sommeil pour les dernières recherches et conseils pratiques, ou contactez nos spécialistes pour un accompagnement personnalisé dans votre parcours de santé du sommeil.