Polysomnographie: Der vollständige Leitfaden zu Schlafstudien im Jahr 2026
Alles, was Sie über die Goldstandard-Übernacht-Schlafstudie wissen müssen – von den Messgrößen der Polysomnographie bis zum Verständnis Ihrer Ergebnisse, Kosten und Behandlungsmöglichkeiten nach der Diagnose.
Polysomnographie (PSG) ist der Goldstandard unter den Diagnosetests für Schlafstörungen und bietet eine umfassende nächtliche Überwachung der Gehirnaktivität, Atemmuster, Herzfrequenz, Sauerstoffwerte und Körperbewegungen. Laut der Sleep Foundation kann eine Schlafstudie bei chronischer Müdigkeit, lautem Schnarchen, beobachteten Atemaussetzern oder übermäßiger Tagesschläfrigkeit die Ursache aufdecken und eine effektive Behandlung ermöglichen. Mit über 22 Millionen Amerikanern, die von Schlafapnoe betroffen sind, laut NIH-Forschung und 80 % der Fälle, die unentdeckt bleiben, ist das Verständnis der Polysomnographie der erste Schritt zu erholsamem, regenerativem Schlaf. Für Personen mit leichter bis moderater Schlafapnoe bieten innovative Lösungen wie die Back2Sleep intranasale Orthese eine wirksame Alternative zur herkömmlichen CPAP-Therapie.
Dieser umfassende Leitfaden behandelt was während einer Polysomnographie-Untersuchung passiert, wer sie benötigt, wie man sich vorbereitet, was die Ergebnisse bedeuten, Kosten und Versicherungsdeckung sowie die neuesten Innovationen 2026 in der Schlafüberwachungstechnologie, einschließlich KI-gestützter Analyse und Heimoptionen.
Polysomnographie Schnellübersicht: Alles auf einen Blick
| Schlüssel-Frage | Antwort |
|---|---|
| Was diagnostiziert die Polysomnographie? | Schlafapnoe (obstruktiv, zentral, gemischt), Narkolepsie, Restless-Legs-Syndrom, periodische Beinbewegungsstörung, REM-Schlaf-Verhaltensstörung, Insomnie, Parasomnien und zirkadiane Rhythmusstörungen |
| Was misst ein Polysomnogramm? | Gehirnwellen (EEG), Augenbewegungen (EOG), Muskelaktivität (EMG), Herzrhythmus (EKG), Atemanstrengung, Luftstrom, Sauerstoffsättigung (SpO2), Körperposition und Schnarchgeräusche |
| Wie viel kostet eine Polysomnographie? | 500–3.000 $ ohne Versicherung; typischerweise 100–500 $ mit Versicherung nach Selbstbeteiligung; Medicare übernimmt 80 % des genehmigten Betrags |
| Wird die Polysomnographie von der Versicherung übernommen? | Ja – die meisten Versicherungen übernehmen PSG bei medizinischer Notwendigkeit mit ärztlicher Überweisung; oft ist eine Vorabgenehmigung erforderlich |
| Wie lange dauert eine Schlafstudie? | Über Nacht (ca. 7-9 Stunden Aufzeichnung); 1-2 Stunden früher zum Aufbau erscheinen; bis 7-8 Uhr morgens fertig sein |
| Was ist der Unterschied zwischen PSG und HSAT? | PSG (im Labor) misst Gehirnwellen + umfassende Parameter mit Techniker; HSAT (zu Hause) misst nur Atmung/Sauerstoff ohne EEG oder Überwachung |
| Wie lange dauert es, bis die Polysomnographie-Ergebnisse vorliegen? | 1–2 Wochen für vollständige Analyse und Bericht; Folgetermin zur Besprechung der Ergebnisse und Behandlung wird vereinbart |
| Ist die Polysomnographie schmerzhaft? | Nein – völlig nicht-invasiv; es werden nur externe Sensoren mit Paste oder Klebeband befestigt; keine Nadeln oder innere Eingriffe |
Schlafstörungen: Die wichtigsten Zahlen
Was ist Polysomnographie? Das Goldstandard-Schlafstudium verstehen
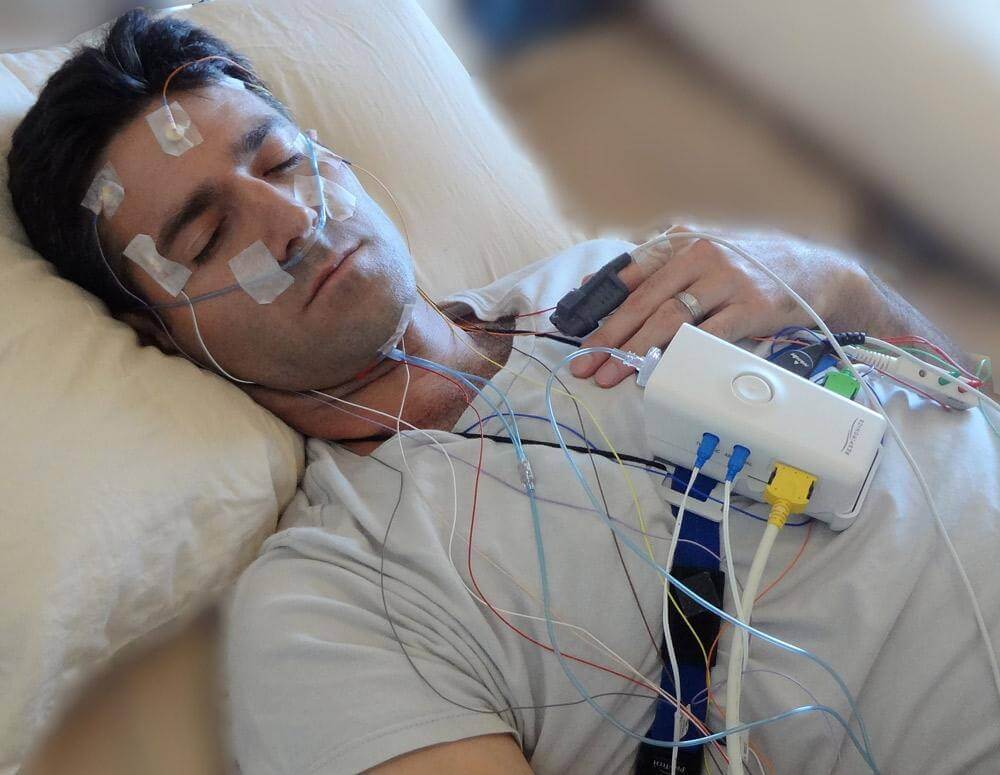
Polysomnographie, auch Schlafstudie oder PSG-Test genannt, ist eine umfassende nächtliche Untersuchung, die während des Schlafs mehrere physiologische Parameter aufzeichnet. Der Begriff stammt aus dem Griechischen: „poly“ (viel), „somnus“ (Schlaf) und „graphein“ (aufzeichnen). Laut der Mayo Clinic liefert die Polysomnographie im Gegensatz zu einfachen Screening-Methoden objektive, quantitative Daten, die genau zeigen, was in jeder Phase Ihres Schlafzyklus passiert.
Was misst ein Polysomnogramm? Vollständige Parameterliste
Elektroenzephalogramm (EEG) - Gehirnwellen: Mehrere Elektroden auf der Kopfhaut zeichnen elektrische Gehirnaktivität auf, identifizieren Schlafphasen (N1, N2, N3 Tiefschlaf, REM) und erkennen Mikroerwachungen, die den Schlaf unbemerkt fragmentieren.
Elektrookulogramm (EOG) - Augenbewegungen: Sensoren in Augenhöhe verfolgen Augenbewegungsmuster, die den REM-Schlaf (schnelle Augenbewegungen) von den Non-REM-Phasen unterscheiden – wichtig zur Diagnose von Narkolepsie und REM-Schlaf-Verhaltensstörung.
Elektrokardiogramm (EKG) - Herzrhythmus: Brustelektroden überwachen kontinuierlich Herzfrequenz und Rhythmus, erkennen Arrhythmien, Bradykardie (langsamer Herzschlag) oder Tachykardie (schneller Herzschlag) im Zusammenhang mit Atemereignissen.
Atemüberwachung - Atemmuster: Nasenkanüle und Thermistor messen den Luftstrom; Brust- und Bauchgurte erfassen die Atemanstrengung und unterscheiden obstruktive Apnoen (verlegte Atemwege mit Anstrengung) von zentralen Apnoen (keine Anstrengung).
Elektromyogramm (EMG) - Muskelaktivität: Sensoren am Kinn überwachen den Muskeltonus (nimmt im REM-Schlaf ab), während Beinsensoren periodische Beinbewegungen und Episoden des Restless-Legs-Syndroms erfassen.
Pulsoximetrie - Sauerstoffsättigung: Fingerspitzen-Sensor misst kontinuierlich den Blutsauerstoffgehalt (SpO2) und zeigt Abfälle während der Apnoen – entscheidend zur Beurteilung der Schwere und des kardiovaskulären Risikos.
Positionssensor - Körperposition: Erfasst, ob Sie in Rückenlage, Seitenlage oder Bauchlage schlafen – viele Patienten haben positionsabhängige Apnoen, die sich in Rückenlage verschlimmern.
Audioaufnahme – Schnarchgeräusche: Mikrofon erfasst Schnarchintensität, Frequenz und Zusammenhang mit Atemereignissen zur Charakterisierung von Mustern der oberen Atemwegsobstruktion.
Durch Polysomnographie diagnostizierte Erkrankungen
Durch PSG identifizierte Schlafstörungen:
Obstruktive Schlafapnoe (OSA): Wiederholter Kollaps der oberen Atemwege mit Atemstillstand – die häufigste Indikation für Schlafstudien
Zentrale Schlafapnoe (CSA): Das Gehirn sendet keine richtigen Signale an die Atemmuskulatur, was zu Atempausen ohne Obstruktion führt
Komplexe/therapieinduzierte Schlafapnoe: Kombination aus obstruktiven und zentralen Ereignissen, oft während CPAP-Therapie auftretend
Narkolepsie: Abnormes Eindringen von REM-Schlaf mit übermäßiger Tagesschläfrigkeit, Kataplexie, Schlaflähmung und hypnagogen Halluzinationen
Restless-Legs-Syndrom (RLS) / PLMD: Unangenehme Beinempfindungen mit Bewegungsdrang und periodischen Gliedmaßenbewegungen im Schlaf
REM-Schlaf-Verhaltensstörung: Verlust der normalen REM-Muskellähmung, wodurch Patienten ihre Träume körperlich ausleben
Parasomnien: Schlafwandeln, Nachtschrecken, verwirrte Erwachreaktionen, Schlafessstörungen
Zirkadiane Rhythmusstörungen: Verzögertes/vorverlegtes Schlafphasensyndrom, Schichtarbeitsstörung, Jetlag-Störung
Insomnie: Objektive Dokumentation von Einschlaflatenz, Effizienz und Schlafarchitektur, wenn subjektive Berichte überprüft werden müssen

Polysomnographie vs. häuslicher Schlaftest: Welchen benötigen Sie?
Das Verständnis des Unterschieds zwischen PSG und häuslichem Schlafapnoe-Test (HSAT) hilft Ihnen, zu wissen, was Sie erwartet, und stellt sicher, dass Sie den passenden Test für Ihre Situation erhalten. Die American Academy of Sleep Medicine (AASM) bietet umfassende Richtlinien, wann welcher Test geeignet ist.
| Merkmal | Polysomnographie (PSG) | Heim-Schlafapnoe-Test (HSAT) |
|---|---|---|
| Ort | Akkreditiertes Schlaflabor | Eigenes Zuhause/Betten |
| Gemessene Parameter | EEG, EOG, EMG, EKG, Atmung, SpO2, Position, Video (10+ Kanäle) | Atmung, SpO2, Herzfrequenz, Position (4–7 Kanäle) |
| Schlafstadienbestimmung | Ja – vollständige Analyse der Schlafarchitektur | Nein – schätzt die Gesamtschlafzeit |
| Technikerüberwachung | Ja – kontinuierliche Überwachung über Nacht | Nein – selbst durchgeführt |
| Kosten | 1.500–3.000 $ (Einrichtung); 500–1.500 $ nach Versicherung | 150–500 $ (Gerät); 50–200 $ nach Versicherung |
| Wartezeit | Oft Wochen bis Monate | Tage bis Wochen |
| Fehlerrate | Weniger als 5 % | 15-20 % (Sensorverlagerung, unzureichende Daten) |
| Am besten für | Komplexe Fälle, vermutete Nicht-Apnoe-Störungen, Begleiterkrankungen | Hohe OSA-Wahrscheinlichkeit, keine bedeutenden Begleiterkrankungen |
| Diagnosen | Alle Schlafstörungen | Nur obstruktive Schlafapnoe |
Wann Polysomnographie erforderlich ist (HSAT nicht geeignet):
- Verdacht auf zentrale Schlafapnoe, Narkolepsie, Parasomnie oder Anfallsleiden
- Bedeutende Herzerkrankung, Herzinsuffizienz oder schwere COPD
- Neuromuskuläre Erkrankung mit Atembeteiligung
- Schlaganfallanamnese mit Verdacht auf schlafbezogene Atmungsstörungen
- Gescheiterter oder unklarer Heimschlaftest
- Notwendigkeit der CPAP-Titration bei komplexen Fällen
- Pädiatrische Patienten (Kinder unter 18 Jahren)
Innovationen 2026 in der Schlafüberwachungstechnologie
Die Schlafmedizin hat sich mit neuen Technologien, die Diagnose zugänglicher und genauer machen, schnell weiterentwickelt. Hier sind die neuesten Fortschritte, die die Polysomnographie verändern:
KI-gestützte Schlafanalyse
SleepFM und ähnliche KI-Modelle analysieren Schlafdaten jetzt mit über 90 % Genauigkeit, erkennen automatisch Apnoen, Schlafphasen und Mikroerweckungen – verkürzen die Analysezeit von Stunden auf Minuten und verbessern die Konsistenz.
Patch-basierte Heim-PSG
Geräte wie das Onera hPSG bieten vollständige Polysomnographie zu Hause mit Einweg-Sensor-Patches – messen EEG, EOG, EMG und alle traditionellen Parameter ohne Kabel oder Laborbesuche.
Wearable-Schlaftracker
FDA-zugelassene Wearables wie der Withings Sleep Analyzer bieten klinisch genaue Apnoe-Erkennung durch Sensoren unter der Matratze und ermöglichen Screening-Genauigkeit für Risikogruppen.
Integration der Telemedizin
Fernschlafkonsultationen mit zertifizierten Spezialisten sind Standard geworden, ermöglichen Diagnose und Behandlungsbeginn ohne persönliche Besuche – besonders wertvoll für ländliche Gebiete.

Was passiert während einer Polysomnographie? Schritt-für-Schritt-Anleitung
Wie Sie sich auf eine Schlafstudie vorbereiten
Anweisungen vor der Studie (wichtig für genaue Ergebnisse):
- Vermeiden Sie Koffein nach 14 Uhr am Studientag – kein Kaffee, Tee, Energydrinks, Schokolade oder Limonaden
- Kein Alkohol 24 Stunden vor der Untersuchung – Alkohol unterdrückt REM-Schlaf und verschlechtert Apnoen
- Verzichten Sie auf Nickerchen tagsüber, um einen ausreichenden Schlafdruck zur Schlafenszeit sicherzustellen
- Waschen Sie Ihre Haare, vermeiden Sie jedoch Produkte – keine Öle, Gele, Haarspray oder Conditioner, die die Haftung der Elektroden beeinträchtigen
- Entfernen Sie Nagellack von mindestens einem Finger für eine genaue Pulsoximeter-Messung
- Setzen Sie Ihre regulären Medikamente fort, es sei denn, Ihr Arzt gibt ausdrücklich etwas anderes vor
- Bringen Sie bequeme zweiteilige Schlafanzüge mit (keine Einteiler), um die Brustsensoren unterzubringen
- Packen Sie Toilettenartikel und Ihr eigenes Kissen ein, wenn Sie es für den Komfort wünschen
Das Polysomnographie-Verfahren: Was Sie erwartet
Abendliche Ankunft
Kommen Sie 1-2 Stunden vor Ihrer üblichen Schlafenszeit (typischerweise 20-21 Uhr) im Schlaflabor an. Füllen Sie die Unterlagen aus und ziehen Sie Schlafkleidung an.
Sensorplatzierung
Techniker bringt Elektroden auf Kopfhaut, Gesicht, Brust und Beinen mit leitfähiger Paste und Klebeband an – dauert 30-45 Minuten. Vorgang ist schmerzfrei.
Kalibrierungstests
Kurze „Biokalibrierung“, bei der Sie Anweisungen folgen (links, rechts schauen, blinzeln, Luft anhalten), um zu überprüfen, ob alle Sensoren richtig funktionieren.
Übernacht-Aufzeichnung
Natürlich schlafen, während Techniker aus dem Nebenraum überwacht. Toilettenpausen können per Gegensprechanlage angefordert werden. Aufnahme dauert 6-8 Stunden.
Morgendliche Abreise
Gegen 6 Uhr morgens aufgewacht, Sensoren entfernt, Kleber gereinigt. Duschen ist in den meisten Einrichtungen möglich. Abreise zwischen 7 und 8 Uhr.
Ergebnisanalyse
Schlafspezialist analysiert Daten über 1-2 Wochen. Folgetermin zur Besprechung der Ergebnisse, Diagnose und des Behandlungsplans wird vereinbart.
Die meisten Patienten berichten, etwas weniger als normal geschlafen zu haben wegen der ungewohnten Umgebung und Sensoren, erreichen aber typischerweise genug Schlaf (mindestens 4-6 Stunden) für diagnostische Zwecke. Machen Sie sich keine Sorgen, wenn Sie nicht perfekt schlafen – die Untersuchung kann trotzdem wertvolle Daten liefern.
Verstehen Ihrer Polysomnographie-Ergebnisse
Wichtige Kennzahlen in Ihrem Schlafuntersuchungsbericht
| Metrisch | Was es misst | Normal vs. Abnormal |
|---|---|---|
| Apnoe-Hypopnoe-Index (AHI) | Anzahl der Apnoen + Hypopnoen pro Schlafstunde | Normal: <5 | Leichtes OSA: 5-14 | Mittel: 15-29 | Schwer: 30+ |
| Sauerstoff-Desaturations-Index (ODI) | Anzahl der SpO2-Abfälle um 3-4 % pro Stunde | Normal: <5 | Höherer ODI = höheres kardiovaskuläres Risiko |
| Minimaler SpO2 | Niedrigste Sauerstoffsättigung während des Schlafs | Normal: >90 % | <85 % bedenklich | <80 % schwerwiegend |
| Schlaf-Effizienz | Prozentsatz der Zeit im Bett, in der tatsächlich geschlafen wird | Normal: >85 % | <80 % zeigt Schlaffragmentierung an |
| Schlaflatenz | Einschlafzeit nach Lichtaus | Normal: 10-20 Minuten | <8 Minuten deutet auf Schlafmangel hin |
| REM-Latenz | Zeit bis zur ersten REM-Phase | Normal: 90-120 Minuten | <15 Minuten deutet auf Narkolepsie hin |
| Erweckungsindex | Kurze Erwachungen pro Stunde | Normal: <10 pro Stunde | Erhöht zeigt fragmentierten Schlaf an |
| PLMI (Index periodischer Gliedmaßenbewegungen) | Beinbewegungen pro Stunde | Normal: <15 pro Stunde | >15 mit Erweckungen = PLMD-Diagnose |
Kann man bei einer Schlafuntersuchung durchfallen?
Eine häufige Frage: „Kann man bei einer Schlafuntersuchung durchfallen?“ Die Antwort ist nein – es gibt kein Bestehen oder Durchfallen. Eine Schlafuntersuchung dokumentiert einfach, was während des Schlafs passiert. Selbst wenn Sie das Gefühl haben, schlecht geschlafen zu haben, liefern die Daten normalerweise genug Informationen für eine Diagnose. Die Untersuchung kann als „nicht schlüssig“ betrachtet werden, wenn:
- Gesamtschlafzeit war weniger als 2-4 Stunden (unzureichende Daten)
- Sensoren fielen während der Nacht wiederholt ab
- Technischer Geräteausfall trat auf
- Ergebnisse sind grenzwertig und das klinische Bild bleibt unklar
In diesen Fällen kann Ihr Arzt empfehlen, die Untersuchung zu wiederholen oder basierend auf der klinischen Einschätzung mit der Behandlung fortzufahren.

Kosten der Polysomnographie: Mit und ohne Versicherung
Wie viel kostet eine Schlafuntersuchung?
| Art der Schlafuntersuchung | Ohne Versicherung | Mit Versicherung (typisch) |
|---|---|---|
| Polysomnographie im Labor (PSG) | $1,500 - $3,500 | 100 $ - 500 $ nach Selbstbeteiligung |
| Geteilte Nachtuntersuchung (Diagnose + CPAP) | $2,000 - $4,000 | 150 $ - 600 $ nach Selbstbeteiligung |
| CPAP-Titrationsstudie | $1,500 - $3,000 | 100 $ - 400 $ nach Selbstbeteiligung |
| Heim-Schlafapnoe-Test (HSAT) | $150 - $500 | 0 $ - 150 $ nach Selbstbeteiligung |
| Multiple Sleep Latency Test (MSLT) | $1,000 - $2,000 | 100 $ - 300 $ nach Selbstbeteiligung |
Wird die Polysomnographie von der Versicherung übernommen?
Ja, die meisten Versicherungen übernehmen die Polysomnographie, wenn sie medizinisch notwendig ist. Die Anforderungen umfassen typischerweise:
Versicherungsanforderungen:
- Arztüberweisung/-verordnung, die die medizinische Notwendigkeit dokumentiert
- Vorabgenehmigung durch die Versicherung (von vielen Plänen verlangt)
- Akkreditierte Schlafklinik, die AASM- oder staatliche Standards erfüllt
- Passende Diagnosecodes (ICD-10) auf den Abrechnungsformularen
- Medicare: Deckt 80 % des genehmigten Betrags für PSG (CPT 95810) mit 20 % Eigenanteil
- Medicaid: Die Leistungen variieren je nach Bundesstaat – prüfen Sie Ihren individuellen Plan
Profi-Tipp: Wenn die Kosten ein Thema sind, fragen Sie Ihren Arzt zuerst nach einem häuslichen Schlafapnoe-Test – dieser ist deutlich günstiger und oft ausreichend bei unkomplizierter OSA. Eine Labor-PSG kann folgen, wenn die Ergebnisse des Heimtests unklar sind oder eine Abklärung anderer Schlafstörungen nötig ist.
Nach der Polysomnographie: Behandlungsoptionen bei Schlafapnoe
Wenn Ihre Polysomnographie Schlafapnoe bestätigt, stehen je nach Schweregrad und Ihren Vorlieben mehrere Behandlungsoptionen zur Verfügung:
CPAP-Therapie
Goldstandard bei mittelschwerer bis schwerer OSA. Kontinuierlicher positiver Atemwegsdruck über eine Maske hält die Atemwege offen. Sehr effektiv, aber 40-50 % der Patienten brechen innerhalb des ersten Jahres wegen Unannehmlichkeiten ab.
Orale Geräte
Unterkieferprotrusionsschienen verlagern den Kiefer nach vorne, um einen Kollaps der Atemwege zu verhindern. Maßgefertigt vom Zahnarzt. Am besten geeignet für leichte bis mittelschwere OSA oder CPAP-intolerante Patienten.
Back2Sleep-Orthese
Innovatives intranasales Gerät, das die Atemwege von innen offen hält. Keine Maske, keine Maschine, kein Geräusch. 92 % Wirksamkeit bei leichter bis mittelschwerer OSA. Funktioniert ab der ersten Nacht.
Lebensstiländerungen
Gewichtsreduktion, Positions-Therapie, Vermeidung von Alkohol vor dem Schlafengehen. Eine Gewichtsabnahme von 10-15 % kann den AHI bei übergewichtigen Patienten um 50 % senken. Oft in Kombination mit anderen Behandlungen.
Warum Back2Sleep nach der Polysomnographie wählen?
Für Patienten mit leichter bis mittelschwerer Schlafapnoe, die Schwierigkeiten mit der CPAP-Einhaltung haben, bietet die Back2Sleep intranasale Orthese eine überzeugende Alternative:
- Keine Maske, kein Schlauch, keine Maschine – völlige Freiheit während des Schlafs
- Sofortige Ergebnisse – funktioniert ab der ersten Nacht ohne Eingewöhnung
- 92 % Nutzerzufriedenheit im Vergleich zu 40-60 % CPAP-Treue
- Reisefreundlich – kein Strom erforderlich, überall tragbar
- Kosteneffizient – Einmalkauf vs. laufende CPAP-Verbrauchsmaterialien
Häufig gestellte Fragen zur Polysomnographie

Machen Sie den ersten Schritt zu besserem Schlaf
Polysomnographie ist das diagnostische Goldstandardverfahren, das vage Symptome wie Müdigkeit, Schnarchen und schlechten Schlaf in konkrete Diagnosen mit gezielten Behandlungen verwandelt. Da weltweit 936 Millionen Menschen von schlafbezogenen Atmungsstörungen betroffen sind und 80 % nicht diagnostiziert werden, könnte eine Untersuchung die wichtigste Gesundheitsentscheidung sein, die Sie treffen.
Wenn Ihre Polysomnographie leichte bis mittelschwere obstruktive Schlafapnoe bestätigt, ziehen Sie die Back2Sleep intranasale Orthese als effektive, komfortable Alternative zu CPAP in Betracht – 92 % Nutzerzufriedenheit und sofortige Erleichterung ab der ersten Nacht.
Entdecken Sie unseren Schlafgesundheits-Blog für die neuesten Forschungen und praktische Tipps oder kontaktieren Sie unsere Spezialisten für persönliche Beratung auf Ihrer Reise zu besserer Schlafgesundheit.