Polysomnografie: De complete gids voor slaaponderzoeken in 2026
Alles wat je moet weten over de gouden standaard overnachtingsslaapstudie - van wat polysomnografie meet tot het begrijpen van je resultaten, kosten en behandelingsopties na diagnose.
Polysomnografie (PSG) is de gouden standaard diagnostische test voor slaapaandoeningen, die uitgebreide monitoring biedt van hersenactiviteit, ademhalingspatronen, hartslag, zuurstofniveaus en lichaamsbewegingen gedurende de nacht. Volgens de Sleep Foundation, als je last hebt van chronische vermoeidheid, luid snurken, waargenomen ademhalingspauzes of overmatige slaperigheid overdag, kan een slaaponderzoek de onderliggende oorzaak onthullen en effectieve behandeling begeleiden. Met meer dan 22 miljoen Amerikanen die lijden aan slaapapneu volgens NIH-onderzoek en 80% van de gevallen die ongediagnosticeerd blijven, is begrip van polysomnografie de eerste stap naar het terugwinnen van rustgevende, herstellende slaap. Voor degenen die gediagnosticeerd zijn met milde tot matige slaapapneu, bieden innovatieve oplossingen zoals de Back2Sleep intranasale orthese een effectief alternatief voor traditionele CPAP-therapie.
Deze uitgebreide gids behandelt wat er gebeurt tijdens een polysomnografie-examen, wie er een nodig heeft, hoe je je voorbereidt, wat de resultaten betekenen, kosten en verzekeringsdekking, en de nieuwste innovaties in 2026 in slaapmonitoringstechnologie inclusief AI-gestuurde analyse en thuismogelijkheden.
Polysomnografie Feiten in het Kort: Alles in één oogopslag
| Belangrijke Vraag | Antwoord |
|---|---|
| Wat diagnosticeert polysomnografie? | Slaapapneu (obstructief, centraal, gemengd), narcolepsie, rustelozebenensyndroom, periodieke ledemaatbewegingstoornis, REM-gedragsstoornis, slapeloosheid, parasomnieën en circadiane ritmestoornissen |
| Wat meet een polysomnogram? | Hersengolven (EEG), oogbewegingen (EOG), spieractiviteit (EMG), hartritme (ECG), ademhalingsinspanning, luchtstroom, zuurstofsaturatie (SpO2), lichaamshouding en snurkgeluiden |
| Hoeveel kost een polysomnografie? | $500-$3.000 zonder verzekering; meestal $100-$500 met verzekering na eigen risico; Medicare vergoedt 80% van het goedgekeurde bedrag |
| Wordt polysomnografie vergoed door de verzekering? | Ja - de meeste verzekeringen vergoeden PSG wanneer medisch noodzakelijk met verwijzing van een arts; vaak is vooraf goedkeuring vereist |
| Hoe lang duurt een slaaponderzoek? | Overnachting (ongeveer 7-9 uur opname); 1-2 uur eerder aanwezig voor installatie; vertrek rond 7-8 uur 's ochtends |
| Wat is het verschil tussen PSG en HSAT? | PSG (in-lab) meet hersengolven + uitgebreide parameters met technicus; HSAT (thuis) meet alleen ademhaling/zuurstof zonder EEG of toezicht |
| Hoe lang duurt het voordat je de polysomnografie-resultaten krijgt? | 1-2 weken voor volledige analyse en rapport; vervolgafspraak gepland om bevindingen en behandeling te bespreken |
| Is polysomnografie pijnlijk? | Nee - volledig niet-invasief; alleen externe sensoren bevestigd met pasta/plakband; geen naalden of interne procedures |
Slaapstoornissen: De Cijfers die je Moet Weten
Wat is Polysomnografie? Begrip van het Gouden Standaard Slaaponderzoek
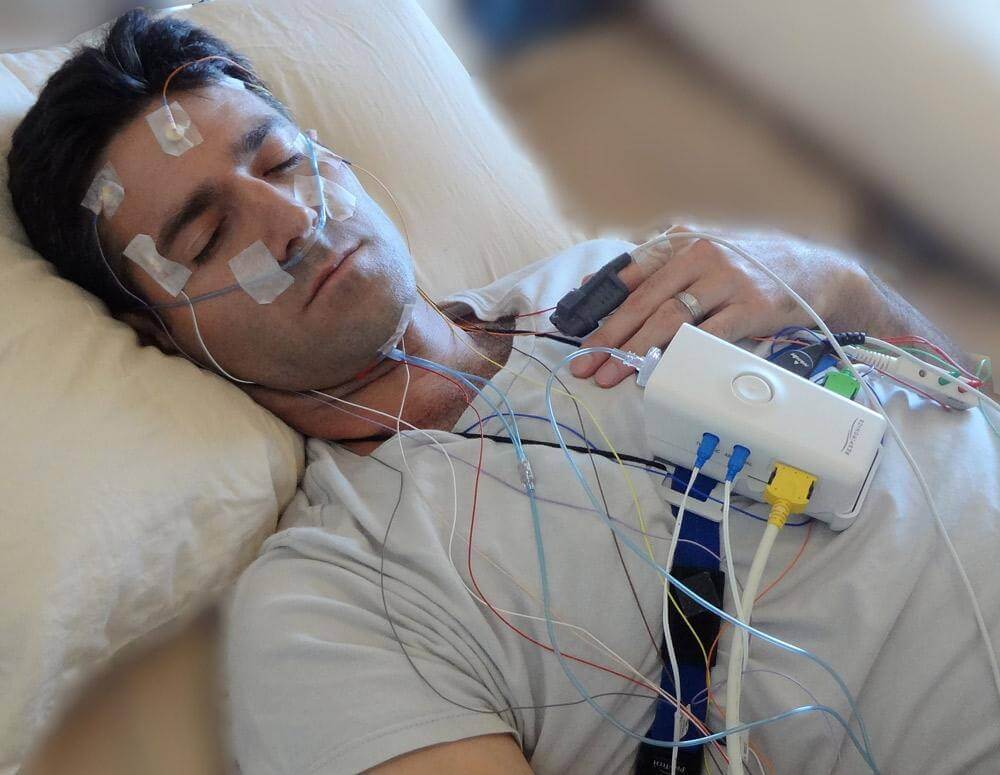
Polysomnografie, vaak een slaaponderzoek of PSG-test genoemd, is een uitgebreid onderzoek gedurende de nacht dat meerdere fysiologische parameters registreert terwijl je slaapt. De term komt uit het Grieks: "poly" (veel), "somnus" (slaap) en "graphein" (registreren). Volgens de Mayo Clinic levert polysomnografie, in tegenstelling tot eenvoudige screeningsmethoden, objectieve, kwantitatieve gegevens die precies laten zien wat er gebeurt tijdens elke fase van je slaapcyclus.
Wat Meet een Polysomnogram? Volledige Parameterlijst
Elektro-encefalogram (EEG) - Hersengolven: Meerdere elektroden op de hoofdhuid registreren elektrische hersenactiviteit, identificeren slaapstadia (N1, N2, N3 diepe slaap, REM) en detecteren micro-ontwakingen die de slaap fragmenteren zonder dat je het merkt.
Elektro-oculogram (EOG) - Oogbewegingen: Sensoren nabij de ogen volgen oogbewegingspatronen die REM-slaap onderscheiden (wanneer de ogen snel bewegen) van niet-REM-fasen - essentieel voor het diagnosticeren van narcolepsie en REM-gedragsstoornis.
Elektrocardiogram (ECG/EKG) - Hartritme: Borstelektroden monitoren continu hartslag en ritme, detecteren hartritmestoornissen, bradycardie (langzame hartslag) of tachycardie (snelle hartslag) die samenhangen met ademhalingsgebeurtenissen.
Ademhalingsmonitoring - Ademhalingspatronen: Neuskannule en thermistor meten luchtstroom; borst- en buikbanden detecteren ademhalingsinspanning, waarmee obstructieve apneus (verstopte luchtweg met inspanning) worden onderscheiden van centrale apneus (geen inspanning).
Elektromyogram (EMG) - Spieractiviteit: Sensoren op de kin monitoren spiertonus (neemt af tijdens REM), terwijl sensors op de benen periodieke beenbewegingen en rustelozebenensyndroom detecteren.
Pulsoximetrie - Zuurstofsaturatie: Vingertopsensor meet continu het zuurstofgehalte in het bloed (SpO2), waardoor desaturaties tijdens apneus zichtbaar worden - cruciaal voor het beoordelen van de ernst en het cardiovasculaire risico.
Positiesensor - Lichaamshouding: Houdt bij of je op je rug (supien), zij (lateraal) of buik (prone) slaapt - veel patiënten hebben positieafhankelijke apneu die verergert als ze op hun rug liggen.
Audio-opname - Snurkgeluiden: Microfoon registreert snurkintensiteit, frequentie en correlatie met ademhalingsgebeurtenissen om patronen van obstructie van de bovenste luchtwegen te karakteriseren.
Aandoeningen gediagnosticeerd door polysomnografie
Slaapstoornissen geïdentificeerd via PSG:
Obstructieve Slaapapneu (OSA): Herhaalde collaps van de bovenste luchtwegen die ademstilstand veroorzaakt - de meest voorkomende reden voor slaaponderzoeken
Centraal Slaapapneu (CSA): Hersenen sturen geen juiste signalen naar ademhalingsspieren, wat ademhalingspauzes zonder obstructie veroorzaakt
Complexe/Behandelingsgerelateerde Slaapapneu: Combinatie van obstructieve en centrale gebeurtenissen, vaak voorkomend tijdens CPAP-therapie
Narcolepsie: Abnormale REM-slaap indringing die overmatige slaperigheid overdag, kataplexie, slaapverlamming en hypnagogische hallucinaties veroorzaakt
Rusteloze Benen Syndroom (RBS) / PLMD: Onaangename beengevoelens die bewegingsdrang en periodieke ledemaatbewegingen tijdens de slaap veroorzaken
REM Gedragsstoornis: Verlies van normale REM-spierverlamming waardoor patiënten dromen fysiek uiten
Parasomnieën: Slaapwandelen, nachtelijke paniekaanvallen, verwarde ontwakingen, slaap eetstoornissen
Circadiane Ritmestoornissen: Vertraagd/gevorderd slaapfase syndroom, ploegendienststoornis, jetlagstoornis
Insomnia: Objectieve documentatie van inslaaptijd, efficiëntie en architectuur wanneer subjectieve rapporten verificatie nodig hebben

Polysomnografie versus Thuis Slaaptest: Welke heb jij nodig?
Het begrijpen van het verschil tussen PSG en thuis slaapapneu testen (HSAT) helpt je te weten wat je kunt verwachten en zorgt ervoor dat je de juiste test voor jouw situatie krijgt. De American Academy of Sleep Medicine (AASM) biedt uitgebreide richtlijnen over wanneer elke test geschikt is.
| Kenmerk | Polysomnografie (PSG) | Thuis Slaapapneu Test (HSAT) |
|---|---|---|
| Locatie | Geaccrediteerd slaaplaboratorium | Je eigen huis/bed |
| Gemeten parameters | EEG, EOG, EMG, ECG, ademhaling, SpO2, positie, video (10+ kanalen) | Ademhaling, SpO2, hartslag, positie (4-7 kanalen) |
| Slaapstadia | Ja - volledige analyse van slaaparchitectuur | Nee - schat totale slaaptijd |
| Toezicht door technicus | Ja - continue monitoring gedurende de nacht | Nee - zelf toe te dienen |
| Kosten | $1.500-$3.000 (faciliteit); $500-$1.500 na verzekering | $150-$500 (apparaat); $50-$200 na verzekering |
| Wachttijd | Vaak weken tot maanden | Dagen tot weken |
| Faalpercentage | Minder dan 5% | 15-20% (sensorverplaatsing, onvoldoende gegevens) |
| Beste Voor | Complexe gevallen, vermoedelijke niet-apneu stoornissen, comorbiditeiten | Hoge kans op OSA, geen significante comorbiditeiten |
| Diagnoses | Alle slaapstoornissen | Alleen obstructieve slaapapneu |
Wanneer polysomnografie vereist is (HSAT niet geschikt):
- Vermoede centrale slaapapneu, narcolepsie, parasomnie of epilepsie
- Significante hartziekte, hartfalen of ernstige COPD
- Neuromusculaire aandoening die ademhaling beïnvloedt
- Geschiedenis van beroerte met vermoedelijke slaapgerelateerde ademhalingsstoornissen
- Mislukte of onduidelijke thuis slaaptest
- Noodzaak van CPAP-afstelling bij complexe gevallen
- Pediatrische patiënten (kinderen onder 18 jaar)
Innovaties in Slaapmonitoring Technologie 2026
Slaapgeneeskunde ontwikkelt zich snel met nieuwe technologieën die diagnose toegankelijker en nauwkeuriger maken. Hier zijn de nieuwste innovaties die polysomnografie transformeren:
AI-gestuurde Slaap Analyse
SleepFM en vergelijkbare AI-modellen analyseren slaapdata nu met meer dan 90% nauwkeurigheid, detecteren automatisch apneus, slaapfasen en micro-ontwakingen - verkorten analysetijd van uren naar minuten en verbeteren consistentie.
Patch-gebaseerde Thuis PSG
Apparaten zoals de Onera hPSG bieden volledige polysomnografie thuis met wegwerpsensoren - meten EEG, EOG, EMG en alle traditionele parameters zonder draden of bezoek aan het slaapcentrum.
Draagbare Slaaptrackers
FDA-goedgekeurde wearables zoals de Withings Sleep Analyzer bieden klinisch betrouwbare apneu-detectie via sensoren onder het matras, met screeningsniveau nauwkeurigheid voor risicogroepen.
Integratie van Telezorg
Afstandsconsulten voor slaap met erkende specialisten zijn standaard geworden, waardoor diagnose en behandeling kunnen starten zonder fysieke afspraken - vooral waardevol in landelijke gebieden.

Wat gebeurt er tijdens een polysomnografie? Stapsgewijze uitleg
Hoe je je voorbereidt op een slaaponderzoek
Voorbereidingsinstructies (Cruciaal voor nauwkeurige resultaten):
- Vermijd cafeïne na 14.00 uur op de studiedag - geen koffie, thee, energiedrankjes, chocolade of frisdrank
- Geen alcohol 24 uur voor de test - alcohol onderdrukt REM-slaap en verergert apneu
- Sla dutjes over overdag om voldoende slaapdruk op te bouwen voor het slapengaan
- Was je haar maar vermijd producten - geen oliën, gels, haarlak of conditioners die de hechting van elektroden verstoren
- Verwijder nagellak van minstens één vinger voor een nauwkeurige pulsoximeter
- Gebruik je reguliere medicatie tenzij je arts anders aangeeft
- Neem comfortabele tweedelige pyjama’s mee (geen onesies) om plaats te maken voor borstsensoren
- Pak toiletartikelen en je eigen kussen mee als je dat prettig vindt
De Polysomnografie Procedure: Wat je kunt verwachten
Avond aankomst
Kom 1-2 uur voor je normale bedtijd (meestal 20.00-21.00 uur) aan bij het slaapcentrum. Vul de formulieren in en kleed je om in slaapkleding.
Sensorplaatsing
Technicus plaatst elektroden op hoofdhuid, gezicht, borst en benen met geleidende pasta en tape - duurt 30-45 minuten. Proces is pijnloos.
Calibratietests
Korte "biocalibratie" waarbij u opdrachten volgt (kijk links, rechts, knipper, houd adem) om te controleren of alle sensoren goed werken.
Nachtelijke opname
Slaap natuurlijk terwijl technicus vanuit aangrenzende kamer monitort. Kan via intercom om toiletpauzes vragen. Opname gaat 6-8 uur door.
Vertrek in de ochtend
Wakker rond 6 uur 's ochtends, sensoren verwijderd, lijm verwijderd. Douche beschikbaar bij de meeste locaties. Vertrek tussen 7-8 uur.
Resultaatanalyse
Slaapspecialist analyseert gegevens over 1-2 weken. Vervolgafspraak gepland om bevindingen, diagnose en behandelplan te bespreken.
De meeste patiënten geven aan iets minder dan normaal te slapen door de onbekende omgeving en sensoren, maar halen meestal genoeg slaap (minimaal 4-6 uur) voor diagnostische doeleinden. Maak u geen zorgen als u niet perfect slaapt - de studie kan nog steeds waardevolle gegevens opleveren.
Uw polysomnografie-resultaten begrijpen
Belangrijke meetwaarden in uw slaaponderzoekrapport
| Metriek | Wat het Meet | Normaal versus abnormaal |
|---|---|---|
| Apneu-Hypopneu Index (AHI) | Aantal apneus + hypopneus per uur slaap | Normaal: <5 | Milde OSA: 5-14 | Matig: 15-29 | Ernstig: 30+ |
| Zuurstofdesaturatie-index (ODI) | Aantal keren dat SpO2 3-4% daalt per uur | Normaal: <5 | Hogere ODI = groter cardiovasculair risico |
| Minimale SpO2 | Laagste zuurstofsaturatie tijdens slaap | Normaal: >90% | <85% zorgwekkend | <80% ernstig |
| Slaapefficiëntie | Percentage van de tijd in bed daadwerkelijk slapend | Normaal: >85% | <80% duidt op slaapfragmentatie |
| Slaaplatenstijd | Tijd om in slaap te vallen na het uitdoen van het licht | Normaal: 10-20 minuten | <8 min wijst op slaaptekort |
| REM-latentie | Tijd tot eerste REM-periode | Normaal: 90-120 minuten | <15 min wijst op narcolepsie |
| Arousal-index | Korte ontwakingen per uur | Normaal: <10/uur | Verhoogd duidt op gefragmenteerde slaap |
| PLMI (Periodieke Bewegingen van de Ledematen Index) | Bewegingen van de benen per uur | Normaal: <15/uur | >15 met ontwakingen = PLMD-diagnose |
Kun je zakken voor een slaaponderzoek?
Een veelvoorkomende vraag: "Kun je zakken voor een slaaponderzoek?" Het antwoord is nee - er is geen slagen of zakken. Een slaaponderzoek registreert simpelweg wat er gebeurt tijdens het slapen. Zelfs als je het gevoel hebt slecht te hebben geslapen, bieden de gegevens meestal genoeg informatie voor een diagnose. De studie kan als "onbeslist" worden beschouwd als:
- Totale slaaptijd was minder dan 2-4 uur (onvoldoende gegevens)
- Sensoren vielen herhaaldelijk los tijdens de nacht
- Technische storing opgetreden
- Resultaten zijn grensgeval en het klinische beeld blijft onduidelijk
In deze gevallen kan uw arts aanbevelen de studie te herhalen of door te gaan met behandeling op basis van klinische beoordeling.

Kosten polysomnografie: met en zonder verzekering
Hoeveel kost een slaaponderzoek?
| Type slaaponderzoek | Zonder verzekering | Met verzekering (typisch) |
|---|---|---|
| Polysomnografie in het laboratorium (PSG) | $1,500 - $3,500 | $100 - $500 na eigen risico |
| Gesplitste Nachtstudie (Diagnose + CPAP) | $2,000 - $4,000 | $150 - $600 na eigen risico |
| CPAP-titratiestudie | $1,500 - $3,000 | $100 - $400 na eigen risico |
| Thuis Slaapapneu Test (HSAT) | $150 - $500 | $0 - $150 na eigen risico |
| Multiple Sleep Latency Test (MSLT) | $1,000 - $2,000 | $100 - $300 na eigen risico |
Wordt polysomnografie gedekt door de verzekering?
Ja, de meeste verzekeringsplannen dekken polysomnografie wanneer medisch noodzakelijk. Dekkingseisen omvatten doorgaans:
Verzekeringsdekkingseisen:
- Verwijzing/recept van arts waarin medische noodzaak wordt gedocumenteerd
- Voorafgaande toestemming van de verzekeringsmaatschappij (vereist door veel plannen)
- Geaccrediteerde slaapkliniek die voldoet aan AASM- of staatsnormen
- Juiste diagnosecodes (ICD-10) op declaratieformulieren
- Medicare: Vergoedt 80% van het goedgekeurde bedrag voor PSG (CPT 95810) met 20% eigen bijdrage
- Medicaid: Dekking verschilt per staat - controleer uw specifieke plan
Pro tip: Als kosten een zorg zijn, vraag uw arts naar thuis slaapapneu-testen eerst - dit is aanzienlijk goedkoper en vaak voldoende voor eenvoudige OSA-gevallen. Polysomnografie in het lab kan volgen als de thuistestresultaten onduidelijk zijn of als u evaluatie nodig heeft voor niet-apneu aandoeningen.
Na polysomnografie: behandelingsopties voor slaapapneu
Als uw polysomnografie slaapapneu bevestigt, zijn er verschillende behandelingsopties afhankelijk van de ernst en uw voorkeuren:
CPAP-therapie
Gouden standaard voor matige tot ernstige OSA. Continue positieve luchtwegdruk via masker houdt luchtwegen open. Zeer effectief, maar 40-50% van de patiënten stopt binnen het eerste jaar vanwege ongemak.
Mondapparaten
Mandibulaire vooruitplaatsingsapparaten plaatsen de kaak naar voren om luchtwegcollaps te voorkomen. Op maat gemaakt door tandarts. Het beste voor lichte tot matige OSA of CPAP-intolerante patiënten.
Back2Sleep Orthese
Innovatief intranasaal apparaat dat de luchtweg van binnenuit openhoudt. Geen masker, geen apparaat, geen geluid. 92% effectiviteit bij lichte tot matige OSA. Werkt vanaf de eerste nacht.
Levensstijlwijzigingen
Gewichtsverlies, positionele therapie, alcohol vermijden voor het slapen. Gewichtsverlies van 10-15% kan de AHI met 50% verminderen bij patiënten met overgewicht. Vaak gecombineerd met andere behandelingen.
Waarom kiezen voor Back2Sleep na polysomnografie?
Voor patiënten met de diagnose lichte tot matige slaapapneu die moeite hebben met CPAP-gebruik, biedt de Back2Sleep intranasale orthese een aantrekkelijk alternatief:
- Geen masker, slang of apparaat - volledige vrijheid tijdens het slapen
- Directe resultaten - werkt vanaf de eerste nacht zonder gewenning
- 92% gebruikerstevredenheid vergeleken met 40-60% CPAP-nalevingspercentages
- Reisvriendelijk - geen elektriciteit nodig, overal draagbaar
- Kosteneffectief - eenmalige aankoop versus doorlopende CPAP-benodigdheden
Veelgestelde vragen over polysomnografie

Zet de eerste stap naar beter slapen
Polysomnografie is de gouden standaard diagnostische methode die vage symptomen zoals vermoeidheid, snurken en slechte slaap omzet in concrete diagnoses met gerichte behandelingen. Met 936 miljoen mensen wereldwijd die lijden aan slaapgerelateerde ademhalingsstoornissen en 80% ongediagnosticeerd, kan testen de belangrijkste gezondheidsbeslissing zijn die je neemt.
Als je polysomnografie lichte tot matige obstructieve slaapapneu bevestigt, overweeg dan de Back2Sleep intranasale orthese als een effectieve, comfortabele alternatief voor CPAP - 92% gebruikerstevredenheid en directe verlichting vanaf de eerste nacht.
Ontdek onze slaapgezondheidsblog voor het nieuwste onderzoek en praktische tips, of neem contact op met onze specialisten voor persoonlijke begeleiding op jouw slaapgezondheidsreis.